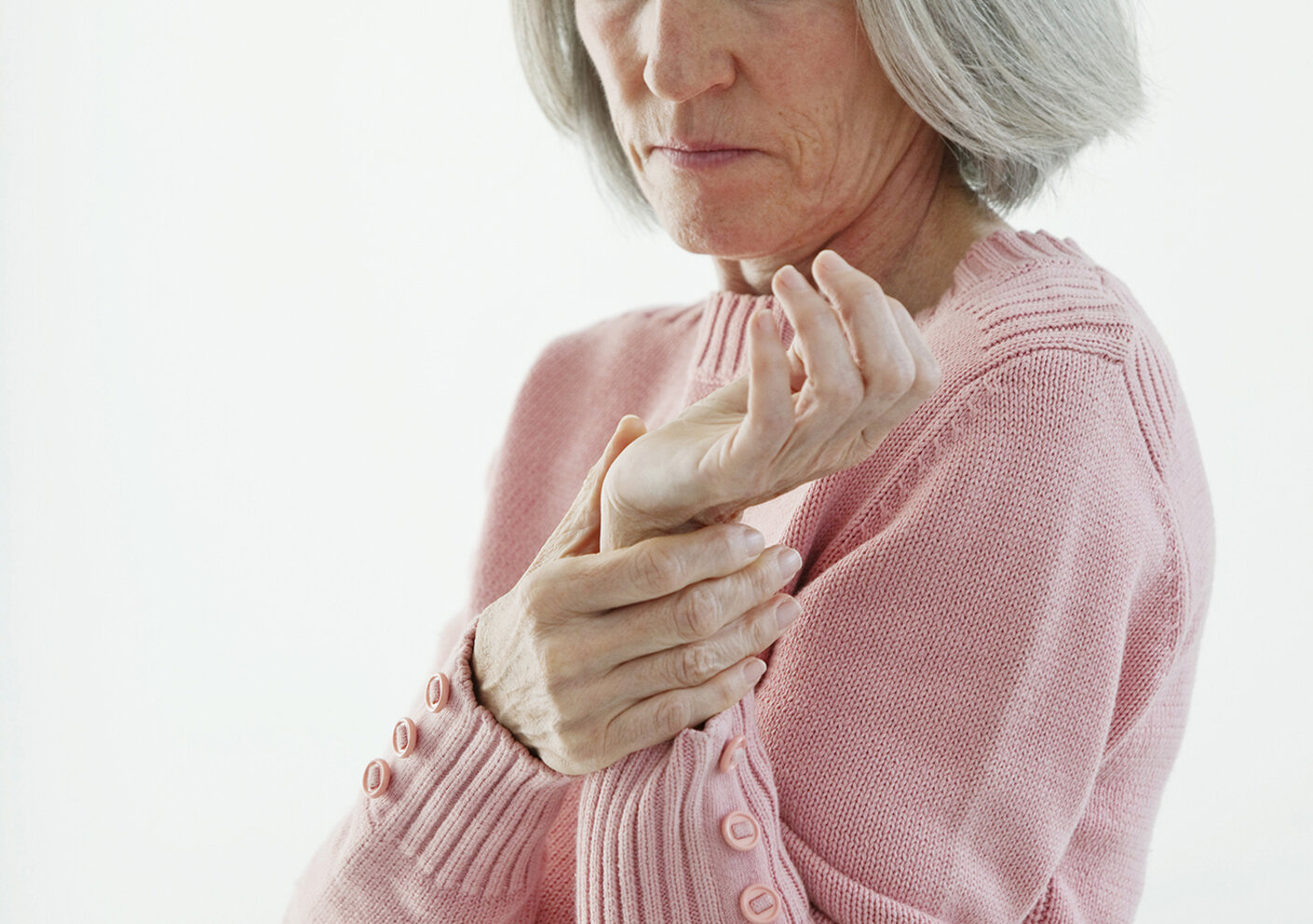
Rheuma
Das führende Symptom bei rheumatischen Erkrankungen ist oftmals der Schmerz. Dieser kann auf ein einzelnes Gelenk bezogen sein, aber auch mehrere Bereiche des Körpers erfassen.
Entzündliche Erkrankungen sind oft unberechenbar. Sie verlaufen bei jedem Patienten sehr unterschiedlich, was oftmals auch das Erkennen im Rahmen der Diagnostik schwierig macht. Typisch dabei ist das Auftreten in Schüben.
Wie bei allen schmerzhaften Erkrankungen, werden auch bei den entzündlich-rheumatischen die Schmerzen nicht nur von der Krankheit erzeugt. Persönliche Empfindungen sowie die Resilienz (das Zurechtfinden in schwierigen Lebenssituationen) und der individuelle Umgang mit Stress und Angst beeinflussen die Entstehung von Schmerzen.
Vor nicht allzu langer Zeit noch waren betroffene Patienten mit sehr später Diagnosestellung und Therapien konfrontiert. Entsprechend litten die Erkrankten oft sehr lange an chronischen Schmerzen, Depressionen und zunehmender Beeinträchtigung ihrer Lebensqualität. Intensive Forschung ermöglicht es nun, rheumatische Erkrankungen frühzeitig zu erkennen und Maßnahmen zur Linderung der Beschwerden einzuleiten.
Diagnostik
Zahlreiche Untersuchungen sind notwendig, um exakte Befunde zu erstellen. Ein wichtiger Aspekt dabei ist die Anamnese (Befunderhebung). Informationen über Art und Ort des Schmerzes, über den Zeitpunkt und die Begleitumstände seines Auftretens sind wichtig. Die klinische Untersuchung ist ein essentieller Bestandteil des Erstgespräches.
Darüber hinaus werden auch radiologische Untersuchungen benötigt. Neben dem Röntgenbild können in der Regel ein MRT, Ultraschall oder auch die Knochenszintigraphie genauere Angaben zu entzündlichen Prozessen im Körper bringen. Zusätzlich werden Entzündungsfaktoren, autoimmunologische aber auch metabolische Faktoren im Blut untersucht.
Behandlung
Ist die Diagnose (z. B. eine rheumatoide Arthritis/RA) nun gesichert, sollte sobald als möglich mit einer Basistherapie begonnen werden. Hier gilt das Prinzip „Je früher, desto besser“- nicht nur, um zu verhindern, dass Gelenke zerstört werden, sondern auch, um eine Symptomlinderung zu erreichen.
Ist der Schmerz sehr stark oder hält er über mehrere Wochen an, muss er mit vielfältigen Strategien in Form einer multimodalen Therapie behandelt werden.
Als Erstes sollte versucht werden, für den Patienten ein Basismedikament zu finden. Bei der Behandlung der RA stellt Metothrexat auch in der Ära der Biologika nach wie vor ein sehr effektives krankheitsmodifizierendes Antirheumatikum (DMARD: Disease-modifying anti-rheumatic drug) dar. Das Nebenwirkungsprofil darf zwar nicht vernachlässigt werden, ist aber unter Einhaltung von regelmäßigen fachärztlichen Kontrollen tolerierbar. Cortison wird oftmals nur anfänglich als Gegenspieler entzündungsfördernder Botenstoffe – somit auch zur Schmerzreduktion eingesetzt.
Sollte eine DMARD-Basistherapie den Krankheitsverlauf nicht ausreichend kontrollieren können, werden sogenannte Biologicals eingesetzt. Diese Medikamente greifen in Mechanismen der Krankheitsentstehung ein, indem sie gezielt bestimmte entzündungsfördernde Substanzen des Immunsystems ausschalten. Rechtzeitig angewandt, kann die entzündliche Aktivität bei einem großen Teil der Betroffenen zurückgedrängt werden. Beispiele hierfür sind Humira, Enbrel, Cimzia und viele mehr.
Aktuell neu zugelassen in der Therapie der RA sind Jak-Inhibitoren, die in Tablettenform eingenommen werden können. Laut Leitlinien werden sie auf gleicher Stufe wie Biologicals gesehen. Langzeitdaten auch bezüglich der Verträglichkeit sind jedoch sicherlich noch abzuwarten.
Um aktiv bleiben zu können, sind in der Regel zusätzlich zu den Basistherapien schmerz- und entzündungshemmende Medikamente notwendig. Dazu gehören einfache Analgetika, Glukokortikoide (Cortison), Schmerz- und Entzündungshemmer sowie auch Opioide.
Die reinen Analgetika bekämpfen ausschließlich das Symptom „Schmerz“. Sie werden zur Linderung der Beschwerden eingesetzt. Als Beispiel kann ich hierfür Metamizol und Paracetamol nennen.
Dem gegenüber stehen die als nicht-steroidale Antirheumatika (NSAR) bezeichneten Medikamente. Der Begriff „NSAR“ bedeutet, dass es sich hier um schmerzlindernde und entzündungshemmende Präparate handelt. Beispiele sind Voltaren, Diclobene, Miranax, Indocid und viele mehr.
Zur multimodalen Therapie sollte verhaltensmedizinisches Training wie auch körperliche Aktivität miteinbezogen werden. Dauerschmerz ist das Ergebnis eines dynamischen Lernprozesses, an dem Körper und Seele gleichermaßen beteiligt sind. Deshalb darf auch die Psyche in der Behandlung chronischer Schmerzen nicht vernachlässigt werden. Vermeidungs- und Schonverhalten, wie auch Angst, sollten durch gezieltes Training (körperlich und seelisch) abgebaut werden.
Komplementärmedizin zur Begleitung
Bei komplementärmedizinischen Maßnahmen ist wichtig, dass diese als Ergänzung und nicht als Ersatz schulmedizinischer Therapien eingesetzt werden. Auch sollte dem Arzt immer mitgeteilt werden, welche Methoden der Komplementärmedizin angewendet werden, da auch nicht zu vernachlässigende Wechselwirkungen auftreten können. Viele Patienten sprechen sehr gut auf Akupunktur an. Diese kann Schmerzen lindern und Entspannung herbeiführen.
Als Phytotherapeutika können z. B. Weihrauch und die Teufelskralle Entzündungen reduzieren. Die südafrikanischen Ureinwohner kannten die Teufelskralle schon lange und benutzten Abkochungen ihrer Wurzel als Tee bei den verschiedensten Krankheiten, insbesondere bei Beschwerden des Bewegungsapparates.
An oberster Stelle einer Therapie sollte jedoch die Vertrauensbasis zum Arzt stehen. Gemeinsam sollte ein Weg durch die Erkrankung gefunden werden. Von Beginn der Diagnosestellung an, durch die Basiseinstellung, bis hin zur optimalen Schmerztherapie. Ein auf den Patienten individuelles Eingehen ist dabei sehr wichtig. Engmaschige Kontrollen sollten im Bedarfsfall angeboten werden.
Zusammenfassend ist es wichtig entzündlich-rheumatische Erkrankungen frühzeitig zu erkennen und zu entsprechenden fachspezifischen Stellen zuzuweisen, um keine Verzögerung in der Diagnosestellung zu erlangen. Patienten sollten so rasch als möglich therapiert werden, um ihnen Schmerzen und damit auch Leiden zu nehmen und sie wieder einer adäquaten Lebensqualität zuzuführen.
Kontakt und weitere Informationen
Dr. Julia Tscherpel
Fachärztin für Innere Medizin, Hämato-Onkologie und Rheumatologie
Privatklinik Villach